Perimenopausia, menopausia y osteoporosis
Clínica Mencía, servicios de periomenopausia, menopausia y osteoporosis
Servicios de ginecología en Salamanca y servicios de ginecología en Plasencia
La menopausia es un diagnóstico retrospectivo, por lo tanto deberemos esperar a que transcurra un año desde la última regla.
Si se hacen análisis de sangre para valorar las hormonas, debemos realizarlos cada 3-4 meses a lo largo de un año. Una determinación hormonal al azar no nos indicará la realidad de la función ovárica.
¿Qué es la menopausia?
La menopausia es el cese definitivo de la función ovárica que, externamente, se traduce en la desaparición de las reglas y suele presentarse alrededor de los 50 años (el intervalo va desde los 45 a los 55 años).
Es un diagnóstico retrospectivo, hablamos de menopausia cuando ha transcurrido un año desde la última regla y sin haber tenido ningún sangrado menstrual. Esta etapa biológica en la vida de la mujer suele afrontarse con un cierto temor y ansiedad debido a la abundante información, carente, en la mayoría de los casos, de base científica. La menopausia es una etapa natural de la vida y no una enfermedad.
Hay que distinguir claramente la menopausia del climaterio. La menopausia sólo es un signo, si bien, el más llamativo, de ese período.
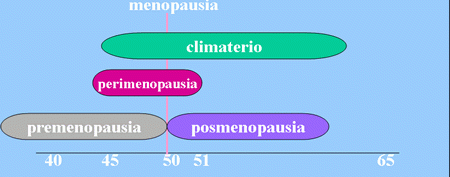
¿Qué es el climaterio?
Se llama así al período de transición paulatina del estado reproductivo o período fértil de la vida al no reproductivo. Este período abarca las siguientes fases:
- Perimenopausia: Período que precede a la menopausia. Puede durar meses o años y suele ir acompañado de alteraciones del ciclo tanto en lo que se refiere a la cantidad de la pérdida como a la frecuencia de presentación, aunque algunas mujeres no presentan irregularidades previas y simplemente un día dejan de menstruar.
- Menopausia: Desaparición definitiva de las reglas. Es un signo del climaterio.
- Posmenopausia: Período posterior a la menopausia. En esta fase aparecen las complicaciones y los síntomas por la falta de hormonas (estrógenos) que irán instaurándose de forma lenta y progresiva con el paso de los años.
No debemos olvidar que en esta etapa aparecen otros factores que también influyen en la calidad de vida de la mujer y en como percibe ella la sensación de bienestar: el envejecimiento y el factor psicológico. Tanto la menopausia como el envejecimiento, se ven influenciados por un entorno emocional y social en el que se halla inmersa la mujer y que no siempre es fácil de valorar objetivamente.
En la India, no solamente no se da importancia a la menopausia, sino que se espera con cierta ilusión porque la mujer asciende en la escala social. Es evidente que en este caso los efectos son positivos y no negativos como en la mujer occidental para la que la menopausia supone un “envejecimiento” frente a una sociedad en la que se ensalza la juventud.
Prevención de la osteoporosis
La osteoporosis (OP) es la pérdida de calcio del hueso. Esta pérdida de hueso es cuantitativa, no cualitativa, es decir, el hueso que queda es normal, por lo que se dice que “hay poco hueso en el hueso”.
El hueso se vuelve más poroso, aumentado el número y la amplitud de las celdillas que existen en su interior. El resultado son huesos más delgados y frágiles que se fracturan con facilidad ya que resisten peor los traumatismos.
La osteoporosis se produce por un desequilibrio entre la resorción ósea que está aumentada y la formación que está disminuida. El ritmo de pérdida del hueso es de 1-2% anual después de los 30 años, y hasta un 3% después de la menopausia.
Esta enfermedad es silenciosa, la mayoría de las veces sólo se diagnostica después de una fractura. Las fracturas se producen en las curvaturas de la columna (son áreas de menor resistencia y por ello existe mayor susceptibilidad al esfuerzo mecánico). En general la osteoporosis no produce dolor, pero en grados avanzados de la enfermedad, la mujer suele referir que conforme avanza el día, la espalda no le “aguanta” le cuesta llegar a la noche, necesita tumbarse.
La masa ósea podemos medirla con la densitometría ósea computerizada (DOC). Se trata de una prueba sencilla que diagnostica, de una forma segura, rápida y eficaz, la cantidad de masa ósea de que disponen nuestros huesos. Con este diagnóstico podemos iniciar un tratamiento preventivo que evite la descalcificación.
La osteoporosis quizás sea el problema más importante y el de mayor impacto en cuanto al número de personas afectadas. Está comprobado que el déficit estrogénico de la posmenopausia acelera la pérdida de masa ósea. El estudio WHI ha demostrado la eficacia del tratamiento hormonal en la prevención de las fracturas vertebrales y de cadera.La amplitud del problema es enorme y aunque la frecuencia real de la osteoporosis es difícil de establecer, no ocurre así con sus secuelas. Las principales complicaciones de la osteoporosis son:
- Fracturas por comprensión vertebral.
- Fracturas del antebrazo distal.
- Fracturas de cadera.
Aproximadamente el 25% de mujeres de raza blanca mayores de 60 años sufren fracturas vertebrales. A la edad de 90 años, el 3% de mujeres sufren al año una fractura de cadera y la quinta parte de éstas muere durante la hospitalización.
La osteoporosis es dos veces más frecuente en mujeres, sin embargo los hombres presentan una pérdida más amplia de masa que suele ocurrir a los 55 años coincidiendo con la andropausia. Es más frecuente en la raza blanca que en la negra. En la raza amarilla la densidad ósea es menor.
La masa ósea se va adquiriendo con los años, de forma que a los 25-30 años se ha conseguido la masa ósea máxima, a partir de aquí, se mantiene para ir disminuyendo progresivamente con los años, pero esta pérdida se verá acelerada si los factores de riesgo no se minimizan y también está aumentada en la menopausia siendo paralela a la disminución de los esteroides ováricos. La pérdida es más rápida en los tres primeros años de menopausia, se ha calculado que la pérdida inicial es de 2,5% de masa al año para disminuir a un 0,75% a los 3-4 años.



